

※弊社から見積りに関してご連絡させていただく場合がございます。
結論
マダニに咬まれてから6時間〜2週間以内に発熱・発疹・頭痛が現れた場合、致死率10〜30%の感染症リスクがあります。
危険な症状: 38℃以上の高熱/全身に広がる赤い発疹/点状出血/激しい頭痛
受診科: 内科・感染症科・皮膚科(救急外来も可)
いつまで注意: 咬まれてから最低2〜3週間、できれば1ヶ月間の経過観察が必要
ある家族に起きた恐怖の体験
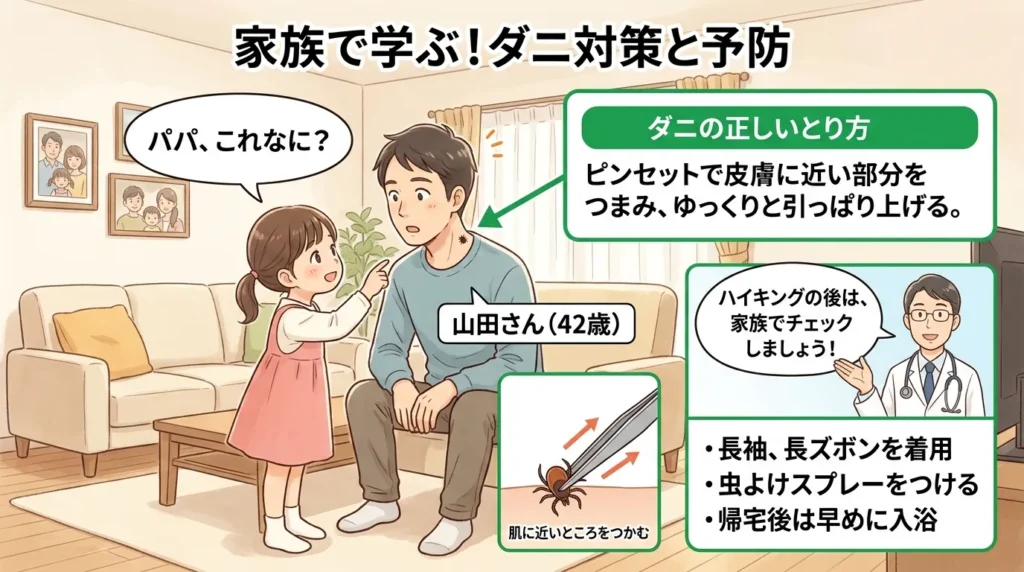
 娘(5歳)
娘(5歳)「パパの首のこれはなぁに?」



「これ、もしかするとマダニかもしれない…」
5歳の娘に指摘され、鏡を見た山田さん(仮名・42歳)は凍りついた。
週末の家族ハイキングから帰宅した翌朝。首の後ろに、灰色の小豆大の塊がへばりついていた。
ネット検索すると「死亡例」「感染症」「取り方を間違えると危険」という情報ばかり。
震える手でピンセットを握り、なんとか除去した。
その3日後、突然39.5℃の高熱。
全身に赤い発疹が広がり始めた為、慌てて救急外来を受診すると医師は真剣な表情でこう告げた。



「やはりハイキングに行った時のマダニが原因ですか‥?」



「そうですね。マダニ媒介感染症の可能性があります。すぐに詳しい検査をしましょう」
幸い早期発見で回復したが、「受診が遅れていたら命に関わっていた」と今でも背筋が凍る。
このような事態を避けるために、正しい知識が必要です。
【緊急】マダニに咬まれた後いつまで注意?症状チェックリスト
🔴 今すぐ病院へ(高リスク症状)
以下の症状が一つでもある場合は、直ちに内科・感染症科・救急外来を受診してください。
- 38℃以上の高熱が出た
- 全身に赤い発疹が広がっている
- 点状出血や紫斑(皮膚の小さな出血点、あざ)がある
- 激しい頭痛や首のこわばり
- 意識がもうろうとする
- 呼吸困難がある
- 嘔吐や激しい下痢が続く
- 標的状の発疹(遊走性紅斑)が出た
→ 迷わず受診。必ず「マダニに咬まれた」と伝える
🟡 2〜3日以内に病院へ(中リスク症状)
- 37.5〜38℃の微熱が続く
- 咬まれた部位の腫れが5cm以上に拡大
- 全身のだるさ、筋肉痛がある
- 食欲不振、軽い吐き気
- 咬まれた部位に硬いしこりができた
- リンパ節の腫れがある
- 黒いかさぶた(刺し口)が残っている
→ 様子見せず、内科・皮膚科を受診
🟢 自宅で経過観察可能(低リスク)
- 咬まれた部位に軽い赤みのみ
- 発熱なし
- 全身症状なし
- マダニは正しく除去できた
→ ただし2〜3週間は毎日体温測定と咬傷部位の観察を継続
→ 少しでも変化があれば中リスク以上として対応
マダニに咬まれたら何科?病院選びと受診時の伝え方
受診すべき診療科:症状別の選び方
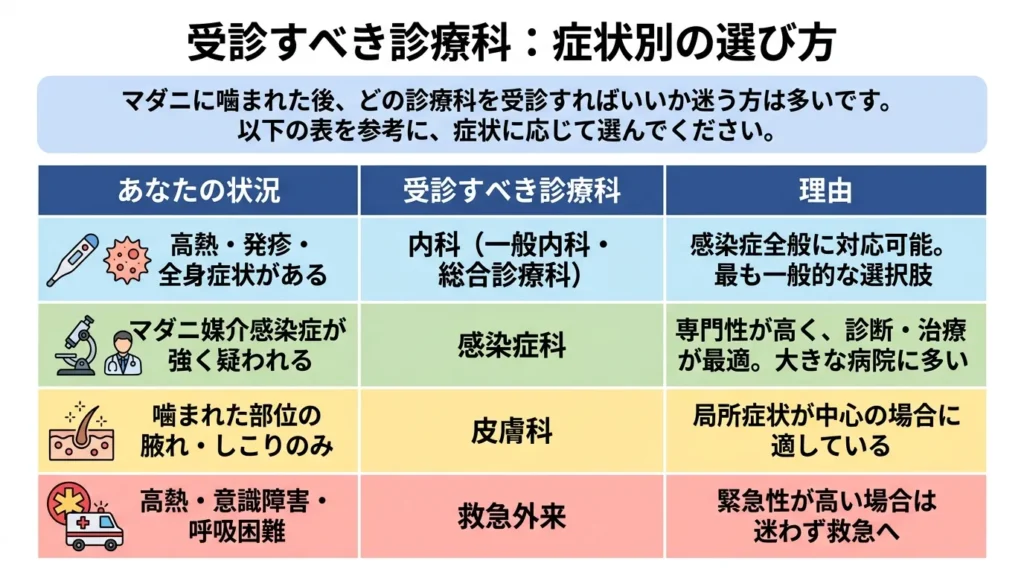

マダニに咬まれた後、どの診療科を受診すればいいか迷う方は多いです。以下の表を参考に、症状に応じて選んでください。
| あなたの状況 | 受診すべき診療科 | 理由 |
|---|---|---|
| 高熱・発疹・全身症状がある | 内科(一般内科・総合診療科) | 感染症全般に対応可能。最も一般的な選択肢 |
| マダニ媒介感染症が強く疑われる | 感染症科 | 専門性が高く、診断・治療が最適。大きな病院に多い |
| 咬まれた部位の腫れ・しこりのみ | 皮膚科 | 局所症状が中心の場合に適している |
| 高熱・意識障害・呼吸困難 | 救急外来 | 緊急性が高い場合は迷わず救急へ |
| 子どもが咬まれた | 小児科 | 子どもの症状に精通している |
迷ったら内科または救急外来へ
どの科が適切か判断できない場合は、まず内科を受診してください。緊急性が高い症状(高熱・意識障害・呼吸困難)がある場合は、迷わず救急外来へ。
受診時に必ず伝えるべき5つのこと
✅ 1. いつマダニに咬まれたか
伝え方の例
・「3日前の日曜日に山でハイキングをして、その夜にマダニを見つけました」
・「1週間前に庭の草むしりをした後、首にマダニがついていました」
咬まれた時期が分からない場合は、「いつ野外活動をしたか」を伝えましょう。
✅ 2. どこで咬まれたか(場所・環境)
伝え方の例
- 「○○山でハイキング中」
- 「自宅の庭の草むら」
- 「キャンプ場」
- 「河川敷を散歩中」
- 「ペットの散歩で公園の草むらに入った」
マダニが生息しやすい場所に行ったかどうかが重要です。
✅ 3. マダニを除去したかどうか、その方法
伝え方の例
- 「ピンセットでゆっくり引き抜きました」
- 「自然に取れていました」
- 「慌てて引っ張ったら、途中でちぎれたかもしれません」
- 「まだマダニが付いたままです」
除去方法が適切だったかも診断に影響します。
✅ 4. 現在の症状(発熱の経過、発疹の範囲など)
伝え方の例
- 「昨夜から38.5℃の熱が出て、今朝から全身に赤い発疹が出ています」
- 「咬まれた部位が5cm以上腫れて、赤くなっています」
- 「頭痛と筋肉痛がひどく、吐き気もあります」
スマートフォンで撮影した写真を見せると、医師が状態を把握しやすくなります。
✅ 5. ペットがマダニを持ち帰ったことがあるか
ペットを介した感染リスクもあるため、必ず伝えてください。
伝え方の例
- 「飼い犬が最近マダニを持ち帰りました」
- 「猫が外から帰ってきた時、マダニがついていることがあります」
受診時に持参すると役立つもの
| 持参するもの | 理由 |
|---|---|
| 除去したマダニ(ビニール袋で密閉) | 病原体の特定に役立つ。冷蔵保存が理想 |
| 咬まれた部位の写真(経過がわかるもの) | 症状の変化を医師が把握しやすい |
| 体温記録 | 発熱の経過が診断の手がかりになる |
| お薬手帳 | 基礎疾患や服用中の薬を正確に伝えられる |
こんな伝え方はNG
❌ 「虫に刺されたみたいで…」(マダニと明言しない)
❌ 「いつ刺されたか覚えていません」(思い出せる範囲で伝える)
❌ 「たぶん大丈夫だと思うんですが…」(不安があるなら正直に伝える)
医師に正確な情報を伝えることが、命を守る第一歩です。遠慮せず、詳しく説明しましょう。
【時系列】マダニに咬まれてからの症状の変化
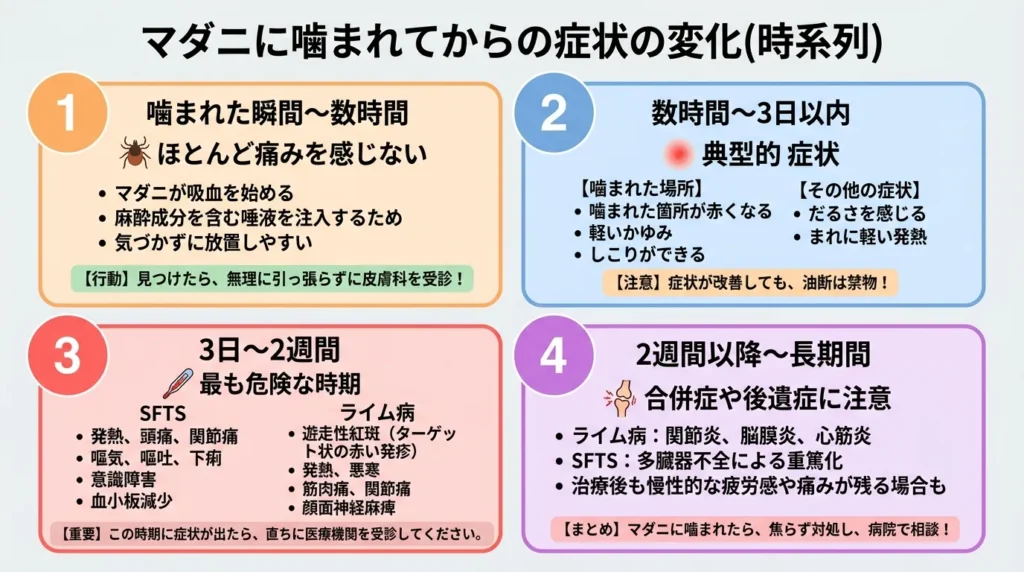

⏰ 咬まれた瞬間〜数時間
・ほとんど痛みを感じない
マダニの唾液には麻酔成分が含まれており、咬まれても気づかないことが多いのが最大の特徴です。
・この時期の対応
入浴時・着替え時に全身チェックし、特に頭皮・耳の後ろ・首・脇の下・股間部・膝の裏を重点的に確認する。
マダニ発見時の正しい取り方
⏰ 数時間〜3日以内
・典型的な症状
咬まれた部位には以下の変化が現れることがあります。
直径1〜5cmの赤い腫れ軽いかゆみや痛み硬いしこりの形成される。
日本紅斑熱・つつが虫病の初期症状は潜伏期間が短いこれらの感染症では、この時期から症状が出ます。
- 突然の高熱(38〜40℃)
- 激しい頭痛
- 全身の倦怠感
- 刺し口(黒いかさぶた状の痕)
・いつまで注意すべきか
この時期に発熱があれば即受診をすることを推奨します。
⏰ 3日〜2週間
最も危険な感染症の症状が現れる時期
・SFTS(重症熱性血小板減少症候群)
- 38℃以上の高熱(39〜40℃が多い)
- 嘔吐・下痢・腹痛
- 血小板・白血球の減少
- 点状出血、紫斑(出血傾向)
死亡率10〜30%の極めて危険な感染症。有効な治療薬がないため、早期発見と支持療法が命を左右します。
・ライム病の特徴的な症状
- 遊走性紅斑(咬まれた部位から広がる標的状の赤い発疹)
- 発熱、頭痛、筋肉痛
- リンパ節の腫れ
直径5cm以上の同心円状の発疹が現れたら、ライム病の可能性が高く、すぐに受診が必要です。
・いつまで注意すべきか
最低でも咬まれてからは2週間は毎日体温測定をしてください。
⏰ 2週間〜1ヶ月以降
治療が遅れた場合の重症化・慢性化
・ライム病の第2期・第3期
- 顔面神経麻痺
- 慢性関節炎
- 心筋炎・不整脈
- 慢性脳脊髄炎
・SFTSの重症化
- 多臓器不全
- 播種性血管内凝固(DIC)
- 意識障害、けいれん
・いつまで注意すべきか
理想的には咬まれてから1ヶ月間は経過観察が必要です。
マダニ媒介感染症の種類と死亡リスク
SFTS(重症熱性血小板減少症候群)
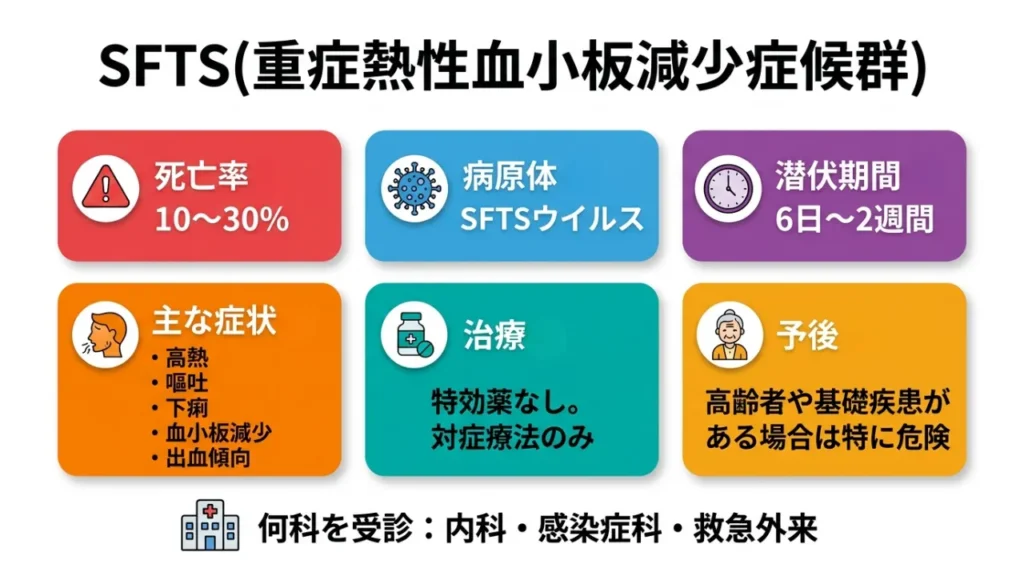

死亡率: 10〜30%
病原体: SFTSウイルス
潜伏期間: 6日〜2週間
主な症状: 高熱、嘔吐、下痢、血小板減少、出血傾向
治療: 特効薬なし。対症療法のみ
予後: 高齢者や基礎疾患がある場合は特に危険
何科を受診: 内科・感染症科・救急外来
日本紅斑熱
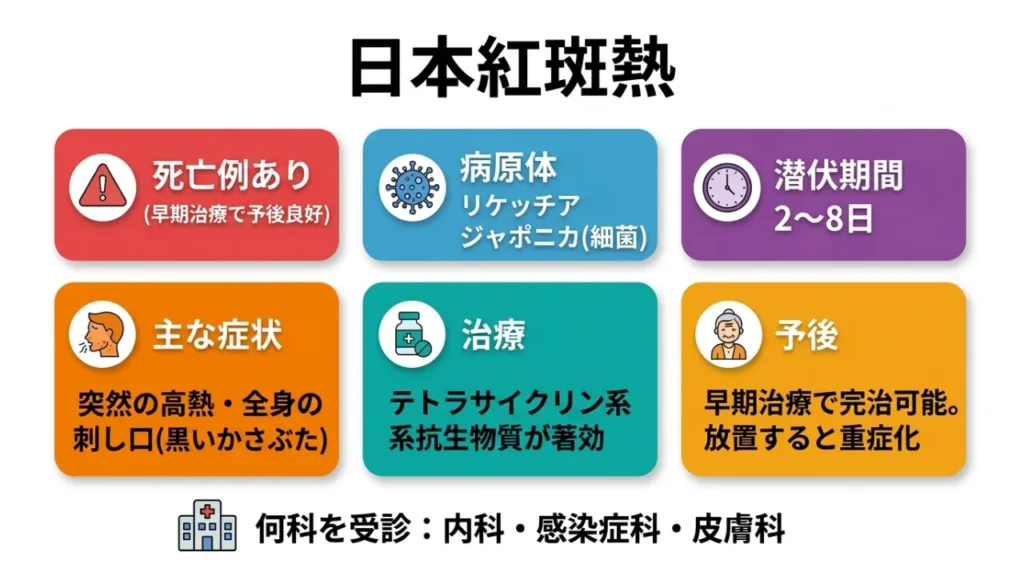

死亡例あり(早期治療で予後良好)
病原体: リケッチア・ジャポニカ(細菌)
潜伏期間: 2〜8日
主な症状: 突然の高熱、全身の赤い発疹、刺し口(黒いかさぶた)
治療: テトラサイクリン系抗生物質が著効
予後: 早期治療で完治可能。放置すると重症化
何科を受診: 内科・感染症科・皮膚科
ライム病
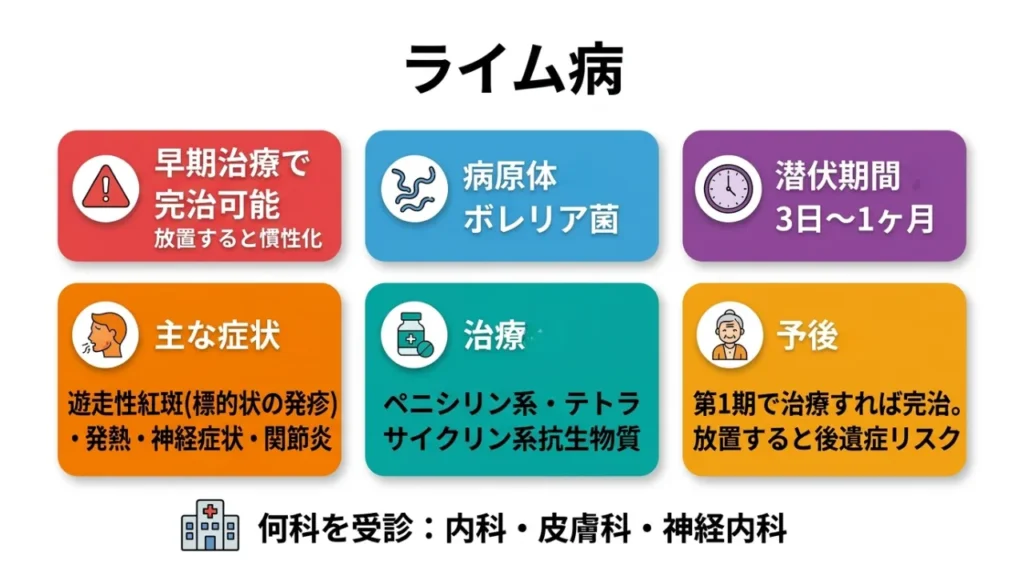

早期治療で完治可能。放置すると慢性化
病原体: ボレリア菌
潜伏期間: 3日〜1ヶ月
主な症状: 遊走性紅斑(標的状の発疹)、発熱、神経症状、関節炎
治療: ペニシリン系・テトラサイクリン系抗生物質
予後: 第1期で治療すれば完治。放置すると後遺症リスク
何科を受診: 内科・皮膚科・神経内科
つつが虫病
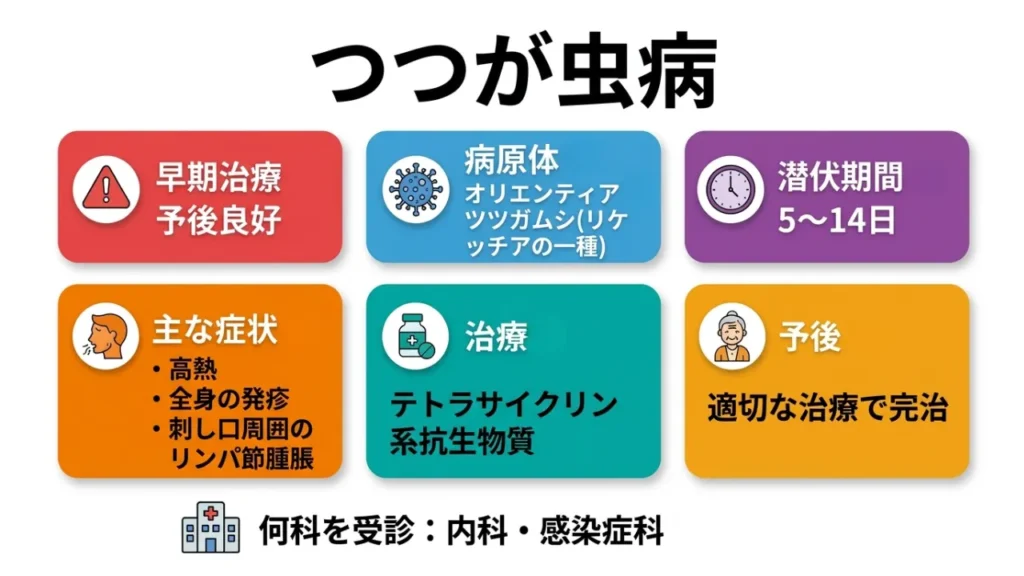

早期治療で予後良好
病原体: オリエンティア・ツツガムシ(リケッチアの一種)
潜伏期間: 5〜14日
主な症状: 高熱、全身の発疹、刺し口周囲のリンパ節腫脹
治療: テトラサイクリン系抗生物質
予後: 適切な治療で完治
何科を受診: 内科・感染症科


※弊社から見積りに関してご連絡させていただく場合がございます。
【Q&A】マダニに咬まれた人の不安に答えます
マダニに咬まれないための予防策
野外活動時の服装
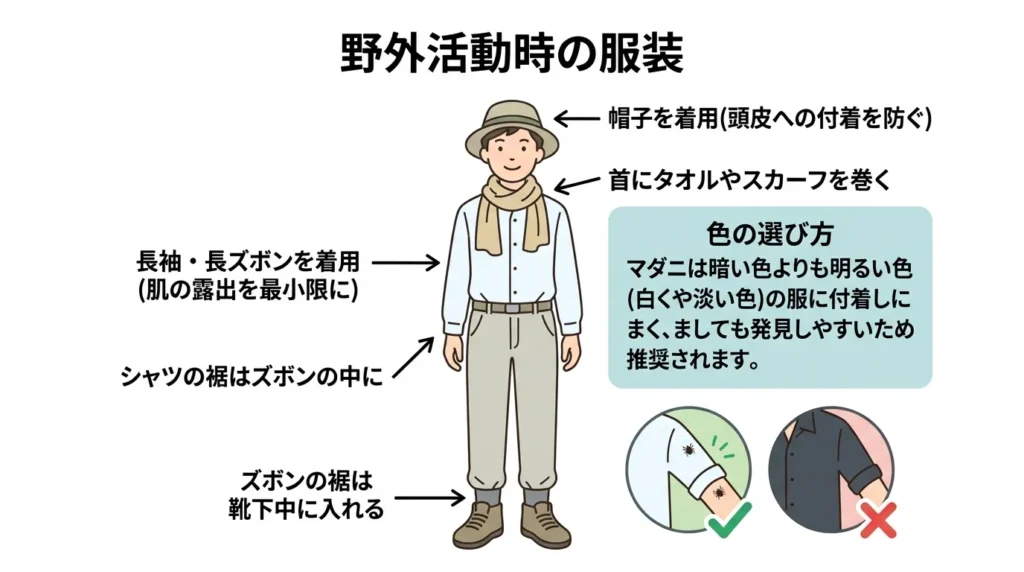

基本の服装
- 長袖・長ズボンを着用(肌の露出を最小限に)
- シャツの裾はズボンの中に、ズボンの裾は靴下の中に入れる
- 帽子を着用(頭皮への付着を防ぐ)
- 首にタオルやスカーフを巻く
色の選び方 マダニは暗い色よりも明るい色(白や淡い色)の服に付着しにくく、また付着しても発見しやすいため推奨されます。
忌避剤の使用
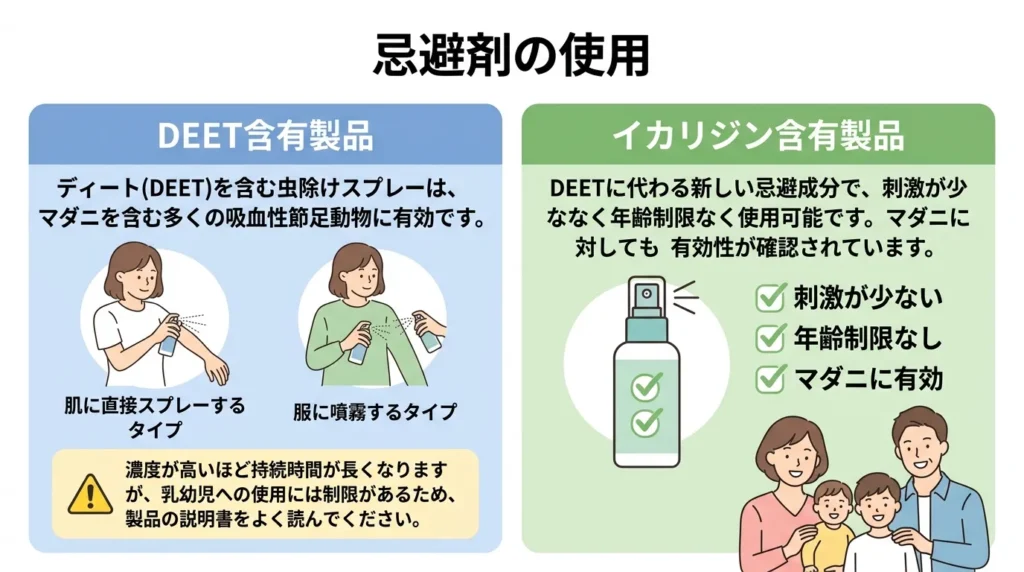

DEET含有製品
ディート(DEET)を含む虫除けスプレーは、マダニを含む多くの吸血性節足動物に有効です。
・肌に直接スプレーするタイプ
・服に噴霧するタイプ
- 濃度が高いほど持続時間が長くなりますが、乳幼児への使用には制限があるため、製品の説明書をよく読んでください。
イカリジン含有製品
DEETに代わる新しい忌避成分で、刺激が少なく年齢制限なく使用可能です。マダニに対しても有効性が確認されています。
帰宅後の確認
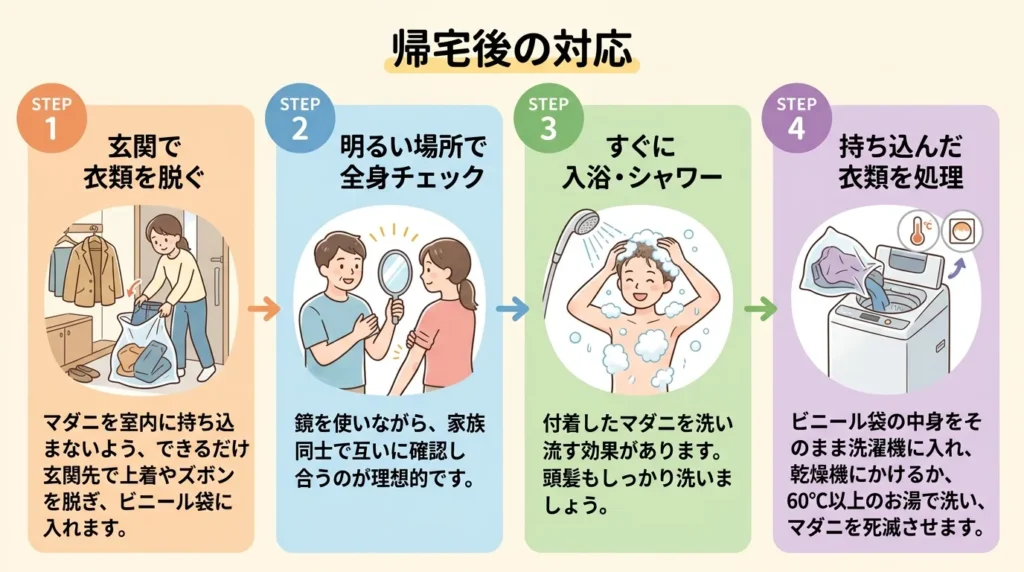

野外活動から帰ったら、以下の手順で必ずマダニチェックを行いましょう。
マダニを室内に持ち込まないよう、できるだけ玄関先で上着やズボンを脱ぎ、ビニール袋に入れます。
鏡を使いながら、家族同士で互いに確認し合うのが理想的です。
全身を丁寧に洗い流します。この際にも再度マダニがついていないか確認しましょう。
着用していた衣類は、すぐに60℃以上の高温で洗濯します。乾燥機の使用も効果的です。
🔍 特に注意してチェックすべき部位
マダニは皮膚の柔らかい、温かい場所を好みます。以下の部位は見落としやすいため、念入りに確認してください。
| 部位 | チェックのポイント |
|---|---|
| 頭皮・髪の生え際 | 髪をかき分けて地肌まで確認。子どもは特に注意 |
| 耳の後ろ・首周り | 鏡で見えにくい部分。家族に見てもらうのがベスト |
| 脇の下 | 腕を上げて、くぼみ部分まで確認 |
| 股間部・陰部周辺 | 最も見落としやすい部位。必ず確認 |
| 膝の裏 | しゃがんで膝を曲げ、裏側のしわまでチェック |
| 足の指の間 | 指と指の間、爪の周りも忘れずに |
いつまでチェックを続けるか
野外活動後2〜3日間は、入浴時に毎回全身チェックを続けてください。マダニは服の中に潜んでいて、数時間後に皮膚に付着することもあります。
ペットの対策
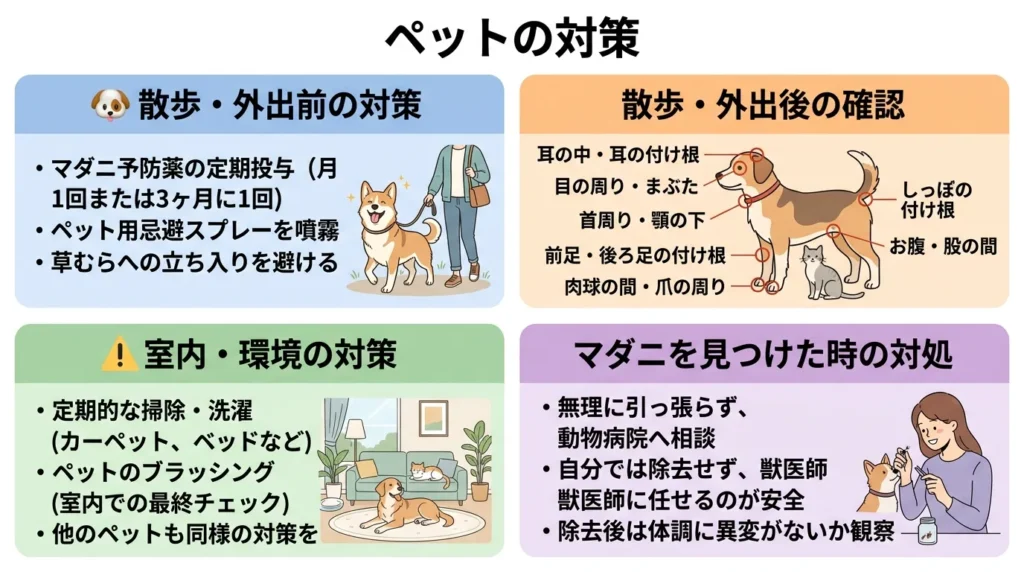

犬や猫などのペットもマダニに咬まれやすく、ペットを介してマダニが室内に持ち込まれるケースが非常に多くあります。
家族の一員であるペットを守り、同時に家族全員の安全を確保するために、以下の対策を徹底しましょう。
散歩・外出前の対策
| 対策 | 具体的な方法 |
|---|---|
| マダニ予防薬の定期投与 | 動物病院で処方される飲み薬・スポット剤・首輪タイプなど。月1回または3ヶ月に1回投与が一般的 |
| ペット用忌避スプレー | 散歩前にペットの体に噴霧。天然成分のものも市販されています |
| 草むらへの立ち入りを避ける | 散歩コースは舗装された道を選び、草の茂った場所には近づかない |
散歩・外出後の確認
帰宅後すぐに全身チェック、ペットの体でマダニが付着しやすい部位を重点的に確認します。
- 耳の中・耳の付け根
- 目の周り・まぶた
- 首周り・顎の下
- 前足・後ろ足の付け根
- 肉球の間・爪の周り
- お腹・股の間
- しっぽの付け根
毛をかき分けて、皮膚まで丁寧に確認してください。マダニを発見したら、素手で触らず、ピンセットで除去するか、動物病院で処置してもらいましょう。
動物病院で年間を通じたマダニ予防プランを相談することをお勧めします。
予防策チェックリスト
マダニ予防策チェックリスト
野外活動の際は、以下のチェック項目を実践しましょう
🌲 野外活動前
🌲 野外活動中
🏠 帰宅後(最重要!)
📅 その後2〜3週間(いつまで注意すべきか)
⚠️ チェック項目を実践することで、マダニ被害のリスクを大幅に減らせます
まとめ:マダニ対策で覚えておくべき5つのポイント
マダニは野外だけでなく、ご自宅の庭や敷地内にも生息している可能性があります。
マダニが発生しやすい環境
- 草が伸び放題の庭
- 落ち葉や枯れ草が溜まっている
- 野生動物(シカ、イノシシ、野良猫)が出入りしている
- ペットが頻繁にマダニを持ち帰る
マダニ媒介感染症は、早期発見と早期治療が予後を大きく左右します。
「たかがマダニ」と侮らず、正しい知識を持って対処することが、あなたとご家族の命を守ります。
野外活動を楽しむことは素晴らしいことです。正しい予防策を講じれば、マダニのリスクは大幅に減らせます。
不安なことがあれば、一人で悩まず、医療機関や専門業者に相談してください。


